آسم چیست؟
آسم بیماری مزمن راههای هوایی است. در شخص مبتلا به بیماری آسم، دیواره های داخلی راههای هوایی، که به نام برونش شناخته میشوند، به بعضی از موادی که شخص استنشاق می کند بسیار حساس میشوند و دچار تورم و التهاب می شوند. این تورم و التهاب سبب حساس شدن راههای هوایی و افزایش حساسیت آنها به واکنش های آلرژیک می شود. در واکنش آلرژیک، راههای هوایی متورم می شود و عضلات اطراف راههای هوایی و دستگاه تنفسی سفت میشوند و سبب محدود شدن راههای هوایی و تولید بیش از حد مخاط میشوند و ورود و خروج هوا در ریه ها را با مشکل مواجه می سازد.
برای برخی از افراد، آسم (asthma) مشکل کوچکی است ولی برای برخی دیگر مشکل بزرگی به حساب می آید که با فعالیت های روزانه تداخل پیدا می کند و امکان دارد به حملات آسم منجر شود. این امر میتواند برای زندگی شخص تهدید آمیز باشد. تصور بر این است که بیماری آسم از ترکیبی از عوامل ژنتیکی و عوامل محیطی ایجاد می شود.
آسم بطور کامل درمان نمی شود ولی علایم آنرا میتوان تا حدی کنترل کرد. از آنجایی که بیماری آسم با گذشت زمان تغییر می کند این مهم است که بتوانید نشانه ها و علائم بیماری تان را بهمراه دکترتان پی گیری کرده و درمان مورد نیاز خود را تنظیم کنید. ماست سل ها ائوزینوفیل ها – لنفوسیت های t – و نوترون ها نقش بسزایی در بروز التهاب در بیماری آسم دارند. آسم بیماری شایعی است كه ازهر ۱۰ كودك یك نفر و از هر ۲۰ بزرگسال یك نفر را مبتلا می كند.
تاریخچه آسم
آسم (asthma) در مصر باستان شناخته شده بود و با نوشیدن مخلوطی از عود موسوم به کیفی مورد معالجه قرار می گرفت. این بیماری در حدود ۴۵۰ سال قبل از میلاد رسماً توسط بقراط به عنوان یک مشکل تنفسی خاص و با کلمه یونانی "نفس نفس زدن" نام گذاری شد که اساس نام امروزی آنرا تشکیل می دهد. در ۲۰۰ سال قبل از میلاد، اعتقاد بر این بود که بیماری آسم حداقل تا حدودی به احساسات مربوط است.
در سال ۱۸۷۳، یکی از نخستین مقالات در طب مدرن در خصوص این موضوع کوشید پاتوفیزیولوژی این بیماری را شرح دهد، در حالیکه مقاله ای در سال ۱۸۷۲ به این نتیجه رسید بود که آسم را میتوان با مالیدن روغن کلروفرم به سینه درمان کرد. درمان پزشکی در دهه ۱۸۸۰، شامل استفاده از دوز وریدی دارویی به نام پیلوکارپین بود. در سال ۱۸۸۶، اف. اچ. باسورث در مورد ارتباط بین آسم و تب یونجه نظریه پردازی کرد. اپی نفرین برای نخستین بار در سال ۱۹۰۵ در درمان آسم بکار گرفته شد. شروع استفاده از کورتیکواستروئیدهای خوراکی برای بیماری آسم در دهه ۱۹۵۰ شروع شد، ولی کورتیکواستروئیدها استنشاقی و آگونیست های انتخابی کوتاه اثر بتا در دهه ۱۹۶۰ کاربرد گسترده ای پیدا کرد.
در طول دهه های ۱۹۳۰ تا ۱۹۵۰، آسم بعنوان یکی از هفت بیماری روان تنی مقدس شناخته شده بود. دلیل آن اکثراً روانی دانسته می شد و درمان آن اغلب با استفاده از روانکاوی و دیگر روش های گفتار درمانی صورت می گرفت. با توجه به اینکه این روانکاوان خس خس ناشی از بیماری آسم را بعنوان فریاد سرکوب شده کودک برای مادر خود تفسیر می کردند، درمان بیماری افسردگی برای افراد مبتلا به آسم را بسیار مهم می شمردند.
چه کسانی به آسم مبتلا می شوند؟
تمامی افرادی که در محیط های آلوده زندگی و یا کار می کنند در معرض ابتلا به آسم قرار دارند. بیماری آسم اغلب در خانواده هایی با سابقه مثبت فامیلی رخ می دهد. بیماری آسم میتواند در هر سنی بروز کند. آسم یك بیماری واگیردار نیست و چون یك مشکل طبی به حساب می آید ابتلا به آن شرم و خجالتی برای بیمار ندارد. خیلی از ورزشکاران المپیك و افراد مشهور مبتلا به آسم هستند افراد میتوانند هم زمان با ابتلا به آسم زندگی موفقی داشته باشند. همچنین افرادی که از دخانیات استفاده می کنند در معرض ابتلا به بیماری آسم قرار دارند.
سیگار یکی از محصولاتی است که آسیبهای جدی به لوله های تنفسی وارد می کند و راه عبور و مرور هوا را متورم می سازد. افرادی که با مواد شیمیایی سر و کار دارند (مثل آرایشگر ها) نیز ریه های حساسی دارند و همین امر میتواند زمینه ساز ابتلا به آسم باشد.
محرک های آسم
از عوامل دیگر زمینه ساز بیماری آسم میتوان به موردهای زیر اشاره نمود:
- مواد شیمیایی موجود در هوا مانند گرده ها، ذرات ریز، بذرهای قارچ، شوره ی حیوانات
- رفلاکس معده
- مصرف بعضی داروها
- موی حیوانات اهلی
- سولفیت و مواد نگهدارنده برخی از غذاها و نوشیدنی ها من جمله میگو، میوه ی خشک شده، آبجو و شراب
- تخم سوسک و حشرات
- داروهای خاص مثل بتا بلاکر، آسپرین، ایبوپروفن و ناپروکسن
- گرده افشانی گیاهان
- فعالیت های فیزیکی (آسم ناشی از ورزش)
- گرد و خاک
- اضطراب
- کپک
- عفونت های تنفسی مثل سرما خوردگی
حمله آسم چیست؟
این حمله نوعی واکنش سیستم تنفسی بدن است. بعضی از مواد باعث میشوند راه عبور هوا که متورم است بیشتر تحریک شود و همین امر باعث بروز حمله آسم می شود هر شخص نسبت به یک ماده واکنش نشان می دهد. بدین ترتیب افراد مبتلا به بیماری آسم باید مواد واکنش زا را بشناسند و از خوردن آن ها خودداری کنند و یا در معرض اشتنشاق مواد آلرژی زا قرار نگیرند.
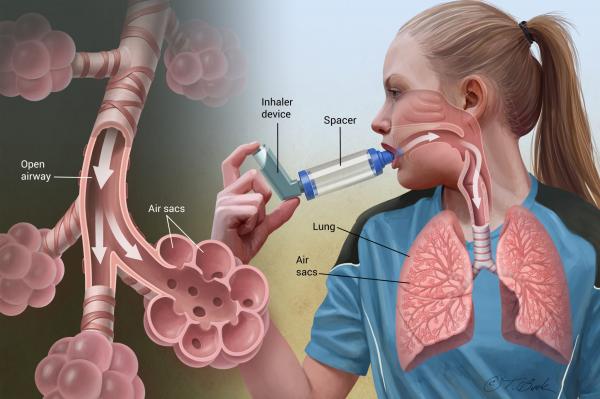
در حمله آسم عضلات مسیر هوا سفت و باریک میشوند و هوای کمی در این مسیرها جریان پیدا می کند. بعد مخاط زیادی ترشح می شود و همین امر راه عبور و مرور هوا را تنگ تر می کند. در صورتیکه شخصی به حمله آسم دچار شد باید سریعا او را به مرکز فوریتهای پزشکی انتقال دهید در غیر این صورت خطر مرگ وجود دارد چون لوله های هوا به قدری تنگ شده اند که هوا به خوبی نمی تواند جریان پیدا کند. در این وضعیت پزشک داروهای خاصی را برای بیمار تجویز می کند. با مصرف داروهای مناسب زیر نظر پزشک راه عبور هوا بازتر می شود و از حساسیت این مجراها کم می شود.
نشانه های آسم چیست؟
نشانه های بیماری آسم از شخصی به شخص دیگر متفاوت است. حملات آسم در برخی از افراد نادر است و صرفا در یک شرایط خاص بروز می کند. مثل هنگامی که هیجان زده میشوند و در برخی افراد نیز نشانه های آسم در همه ی اوقات بروز می کنند. نشانه ها و علائم آسم عبارتند از:
>> تنفس صوت مانند یا صدا دار موقع بازدم (تنفس صدا دار یک مشکل مرسوم در بینی کودکان مبتلا به آسم است)
>> تنگی نفس
>> حملات سرفه یا خس خس سینه که با ویروس های تنفسی مثل سرما خوردگی و آنفولانزا بدتر می شود
>> تنگی قفسه ی سینه یا درد
>> خواب ناراحت که ناشی از نفس تنگی، سرفه یا تنفس صدا دار است
انواع آسم
طیف وسیعی از عوامل و بیماریها میتوانند منجر به آسم شوند. بسته به علت و سن شروع، بیماری آسم میتواند انواع مختلفی داشته باشد که شدت آن متغیر است. آسم به دسته های خفیف، متناوب، متوسط تا شدید دسته بندی می شود. در زیر انواع آسم معرفی می گردند:
۱. آسم در کودکان:
کودکان با احتمال بیش تری برای ابتلا به نوع متناوب آسم که سبب حملات شدید آسم می شود، رو به رو هستند. خصوصیت بارز آسم در کودکان، حساسیت بالا نسبت به مواد آلرژی زا است. کودکان مبتلا به بیماری آسم که در معرض دود سیگار هستند دچار مشکلات شدیدی می شوند. کودکان نسبت به بزرگسالان به دلیل معضلات بیماری آسم، بیش تر در مراکز درمانی پذیرش می شوند. آسم خفیف در دوران کودکی امکان دارد بدون درمان رفع شود با این حال، بازهم خطر ادامه یافتن بیماری به ویژه در موارد آسم شدید وجود دارد و در اینصورت حتماً باید به دکتر اطفال ارجاع داده شود.
۲. آسم در بزرگسالان:
تشخیص آسم بر اساس شرح حال، معاینه ی فیزیكی و با كمك گرفتن از ابزارهای سنجش عملكرد ریوی صورت می گیرد. با توجه به اینكه علائم بیماری آسم در دیگر بیماری های ریوی نیز مشاهده می شود؛ توجه به تشخیص های افتراقی بالاخص در سنین كمتر از ۵ سال و افراد بالای ۴۰ سال دارای اهمیت است. برترین روش درمان آسم بزرگسالان حذف عوامل محرک در محیط زندگی مبتلایان به این بیماری است.
۳. آسم شغلی:
این نوع آسم بعنوان نتیجه ی مستقیم از کار یا حرفه ی فرد رخ می دهد. صنایعی که رابطه مستقیمی با آسم شغلی دارند شامل آشپزی، کارهای آزمایشگاهی و کارخانه های تولیدی است. در این نوع آسم، محیط کاری منجر به بازگشت آسم دوران کودکی یا شروع آسم بزرگ سالی می شود. دیگر علائم آسم شغلی امکان دارد شامل آبریزش بینی و قرمزی چشم ها باشد.
۴. آسم فصلی:
حساسیت یا آسم فصلی در اثر واکنش طبیعی بدن به عواملی بوجود می آید که طبیعی و بی ضرر هستند، ولی سیستم ایمنی بدن بعضی افراد شدیداً نسبت به آنها واکنش نشان می دهد.
۵. آسم شدید و مقاوم به درمان:
این نوع آسم شامل علائم پایدار و ناتوان کننده ی آسم و مشکلات تنفسی است. تقریباً ۵ درصد از افراد مبتلا به بیماری آسم که با وجود استفاده از داروهای استاندارد درمان آسم بهبود نمی یابند دچار آسم شدید می شوند. با درمان صحیح و اجتناب مؤثر از محرک ها، میتوان علائم این نوع آسم را تحت کنترل در آورد.
تشخیص آسم
سه قسمت اصلی تشخیص آسم شامل تاریخچه ی پزشکی، یافته های معاینه ی بالینی و نتایج تست های تنفسی است. پیشینه ی خانوادگی آسم و آلرژی به دلیل افزایش خطر آسم میتواند به تشخیص آسم کمک کند. تشخیص آسم در کودکان زیر ۵ سال مشکل است چون امکان دارد با دیگر بیماری های دوران کودکی قابل تشخیص نباشد. چنانچه کودکان در زمان ابتلا به سرما خوردگی یا عفونت های تنفسی در ابتدای زندگی تجربه ی خس خس سینه داشته باشند، مستعد ابتلا به بیماری آسم بعد از ۶ سالگی هستند. دیگر بیماری هایی که میتوانند در مدیریت و درمان آسم مداخله کنند شامل:
- آبریزش بینی
- عفونت های سینوسی
- رفلکس اسید معده
- استرس های روانی
- آپنه ی خواب
- معاینه ی بدنی
طبقه بندی آسم پیش از درمان براساس علائم FEV1
یكی از مهمترین آزمایش ها برای پزشك سنجش تنفس (اسپیرومتری) است كه از روش آن می توان آسم را تشخیص داد و كنترل درمان را از طریق آن پیگیری كرد. در ادامه بیماری آسم براساس علائم FEV1 عبارتند از:
- آسم دوره ای خفیف:
بروز علائم آسم خفیف بیش از ۲ روز در هفته و بیش از ۲ شب در ماه همیشگی خفیف.
- آسم مزمن خفیف:
علائم آسم روزانه، بیش از دوبار در هفته و کم تر از یک بار در روز و علائم آسم شبانه بیش از دو شب در ماه است.
- آسم مزمن ملایم:
علائم آسم روزانه هر روز و علائم آسم شبانه بیش از یک شب در هفته است.
- آسم مزمن شدید:
علائم مداوم روزانه و علائم آسم شبانه مکرر است.
- آسم مزمن بسیار شدید:
بروز علائم آسم در طول روز، در اکثر روزها و به شکل مکرر در طول شب است.
درمان های دارویی آسم
داروهای مورد استفاده در درمان آسم را میتوان به سه گروه اصلی تقسیم کرد که عبارت اند از:
۱- داروهای پیشگیری کننده آسم:
این داروها با کاهش التهاب در مجاری هوایی اثر خود را اعمال می نمایند و سرانجام سبب کاهش تحریک پذیری آنها می شوند. برعکس داروهای مسکن که اکثراً فقط در زمان ناراحتی بیمار مصرف میشوند، این گروه از داروهای آسم را باید به صورت منظم و معمولاً روزی ۲ بار مصرف نمود. از این دسته میتوان اسپری بکلومتازون را نام برد.
۲- داروی تسکین دهنده آسم:
هنگامی که دچار حمله آسم می شوید اسپری تسکین دهنده میتواند دارو را مستقیما به شش شما منتقل کند و بدان جهت عضلات اطراف راههای تنفسی شما را سریع ریلکس می کند، در اینصورت راه های تنفسی راحت تر باز میشوند و تنفس مجدد را آسانتر می کنند؛ بعد از استفاده از این اسپری در طول چند دقیقه حس بهتری در تنفس خود دارید. اسپری آسم تسکین دهنده انواع مختلفی دارد که نوع و طریقه مصرف آنرا پزشک برای شما مشخص می کند.. این داروها را اصطلاحاً داروهای گشادکننده ی برونش می نامند و به صورت استنشاقی (اسپری) مصرف می شوند. در اکثر موارد، زمانی از این اسپری ها استفاده می شود که علائم بیماری بروز کرده و بیمار حس ناراحتی می کند.
۳- داروهای اورژانسی:
هنگامی که یک حمله آسم رخ می دهد، دو روش درمانی اورژانس برای درمان آن در دسترس است:
* استفاده از مقادیر زیاد داروهای تسکین دهنده آسم (اکثراً از طریق یک دستگاه نبولایزر)
* استفاده از مقادیر زیاد یک داروی ضدالتهاب مثل قرص های استروئیدی (کورتون) یا تزریق آمپول آن.
گردآوری: بخش سلامت سرپوش
- 15
- 2